La vie après l'hystérectomie peut entraîner de nombreux changements, à la fois physiques et émotionnels. Bien que les effets secondaires courants de l'hystérectomie soient bien connus, un problème moins connu est une affection appelée prolapsus des organes pelviens. Les preuves d'un prolapsus résultant directement de l'hystérectomie ne sont pas concluantes, mais plusieurs études ont été réalisées pour mesurer le lien entre les deux. Dans cet article, nous couvrons:
- Une hystérectomie augmente-t-elle le risque de prolapsus
- Symptômes de prolapsus après une hystérectomie
- Conseils de prévention du prolapsus
- Traitements du prolapsus post-hystérectomie
- Une nouvelle alternative non invasive aux options de traitement actuelles

Puis-je développer un prolapsus après une hystérectomie?
Pour les femmes souffrant de prolapsus utérin, les hystérectomies ont trouvé une place en médecine comme traitement chirurgical viable. Mais si cette procédure peut grandement améliorer la qualité de vie, certaines études suggèrent qu'elle peut également augmenter le risque de prolapsus post-hystérectomie.
Parce qu'une hystérectomie enlève une partie ou la totalité de l'utérus, d'autres organes pelviens qui dépendent de l'utérus pour sécuriser leur positionnement dans le corps peuvent commencer à se décaler. Alors que le prolapsus de la vessie (cystocèle) est le prolapsus le plus courant, les femmes qui souffrent de prolapsus post-hystérectomie courent un plus grand risque de prolapsus apical, tel que le prolapsus de la voûte vaginale (où le vagin commence à tomber). La raison en est que le vagin est connecté à l'utérus, et après avoir retiré l'utérus pendant la chirurgie, l'apex (haut) du vagin n'est plus naturellement attaché au corps et doit donc être rattaché à des ligaments sains qui n'ont pas été retirés. pendant la chirurgie.
Selon le type de procédure d'hystérectomie, les mesures chirurgicales prises par le médecin opérant pour prévenir un futur prolapsus de la voûte vaginale peuvent ne pas avoir de résultats durables. Il convient de noter que certains médecins affirment que des hystérectomies abdominales ou vaginales ouvertes plus invasives peuvent entraîner l'ablation des ligaments essentiels à la fixation du vagin, tandis que les hystérectomies laparoscopiques n'ont pas cet effet secondaire indésirable.
De plus, grâce à diverses études, les chercheurs ont trouvé une corrélation probable entre les femmes qui ont subi une hystérectomie et une augmentation de 3,2 à 5% du prolapsus après l'hystérectomie. [1,2]
Un autre ensemble d'études a révélé ce qui suit:
«Ceci est également étayé par deux études cas-témoins qui ont démontré que la chirurgie antérieure du plancher pelvien est le plus grand facteur de risque de développer un PHVP [prolapsus de la voûte vaginale post-hystérectomie] et que le risque de réparation du prolapsus est 4,7 fois plus élevé si une hystérectomie vaginale était effectuée pour un prolapsus. »[1]
Quels symptômes de prolapsus sont courants après une hystérectomie?
Les femmes avec un prolapsus post-hystérectomie feront probablement face à un certain nombre de symptômes qui peuvent réduire considérablement la qualité de vie. Ces symptômes peuvent être divisés en quatre groupes. [1,3]
Symptômes vaginaux
- La sensation de raideur ou quelque chose de «tomber». Cette sensation de renflement peut également rendre difficile la position debout ou la marche.
- Pression souvent décrite comme une «lourdeur» inconfortable dans le vagin.
- Douleur dans le bas du dos
- Saignement vaginal externe causé par le contact de l'organe prolabé avec des vêtements ou d'autres parties du corps
- Saignement vaginal interne
Symptômes des voies urinaires inférieures
- Augmentation de la fréquence et de l'urgence d'uriner à toutes les heures de la journée
- Incontinence urinaire (miction involontaire)
Symptômes intestinaux
- Incapable d'évacuer complètement une selle
- Le besoin de numériser (en utilisant un doigt pour aider) pendant la défécation
- Urgence accrue de déféquer
- Incontinence fécale (salissures involontaires)
Dysfonction sexuelle
- Rapports sexuels douloureux (dyspareunie)
- Laxité vaginale (une sensation de «relâchement» accompagnée de moins de sensation)
- Perte d'estime de soi
Puis-je éviter un prolapsus après une hystérectomie?
Il existe de nombreux changements de mode de vie et exercices quotidiens qui peuvent être utilisés pour prévenir, retarder ou gérer le prolapsus post-hystérectomie. [4]
Faire des exercices de Kegel (exercices du plancher pelvien) une habitude
Les exercices de Kegel renforcent les muscles de votre plancher pelvien. Bien qu'ils aient été initialement créés pour prévenir l'incontinence urinaire, la pratique de ces exercices peut également contribuer au prolapsus des organes pelviens en empêchant les organes de descendre.
Gérer la constipation
Parmi les nombreux effets secondaires de la constipation, cette condition peut également vous amener à exercer trop de pression sur le plancher pelvien. Avec des changements diététiques appropriés, une bonne hydratation et des médicaments, il est possible de gérer la constipation afin qu'elle ne devienne pas incontrôlable.
Évitez de soulever des objets lourds et certains exercices
Toutes les activités qui exercent une pression sur votre plancher pelvien augmentent également vos chances de développer un prolapsus des organes pelviens après une hystérectomie. Non seulement il faut éviter de soulever des objets lourds, mais tout exercice conçu pour renforcer vos muscles abdominaux tels que des redressements assis, des craquements, des levées de jambes et des exercices de planche doit être pratiqué avec prudence.
Lutter contre la toux chronique
La toux chronique peut provoquer une contraction involontaire des muscles du plancher pelvien, ce qui peut aggraver votre prolapsus si la toux persiste pendant un certain temps. Cette condition est probablement le symptôme d'un problème médical plus grave, comme le tabagisme, une infection, un asthme de type toux ou même un effet secondaire des médicaments. Il est préférable de consulter votre médecin pour diagnostiquer et traiter la toux chronique, en particulier si vous êtes à risque de développer un prolapsus des organes pelviens.
Comment puis-je traiter le prolapsus après une hystérectomie?
Si vous constatez que votre prolapsus post-hystérectomie s’aggrave progressivement même avec des changements de style de vie, il est temps de consulter votre médecin pour connaître les options de traitement appropriées.
Pour les femmes qui ont souffert de prolapsus avant d'avoir une hystérectomie, ces options de traitement sont probablement déjà connues, mais pour celles dont le premier prolapsus survient après une hystérectomie, voici les trois options les plus courantes.
Chirurgie du prolapsus
En raison de l’impact d’une hystérectomie sur le corps, la chirurgie corrective du prolapsus ne peut garantir de futures réapparitions. Cela étant compris, certaines options chirurgicales comprennent:
- Coudre la paroi vaginale faible
- Renforcer la paroi vaginale faible avec un filet en forme de feuille
- Renforcer la paroi vaginale faible avec votre propre peau
- Coudre les parois avant et arrière du vagin ensemble pour empêcher les organes de descendre
Pessaires pour prolapsus
Un pessaire est un dispositif médical souvent prescrit aux femmes qui est inséré dans le vagin pour aider à maintenir les organes pelviens en place. Les pessaires sont une solution relativement simple par rapport aux traitements chirurgicaux, mais comme l'appareil est placé à l'intérieur du corps, il peut entraîner des infections, des écoulements, une odeur désagréable, ainsi que d'autres effets secondaires.
Vêtements de soutien Prolapse
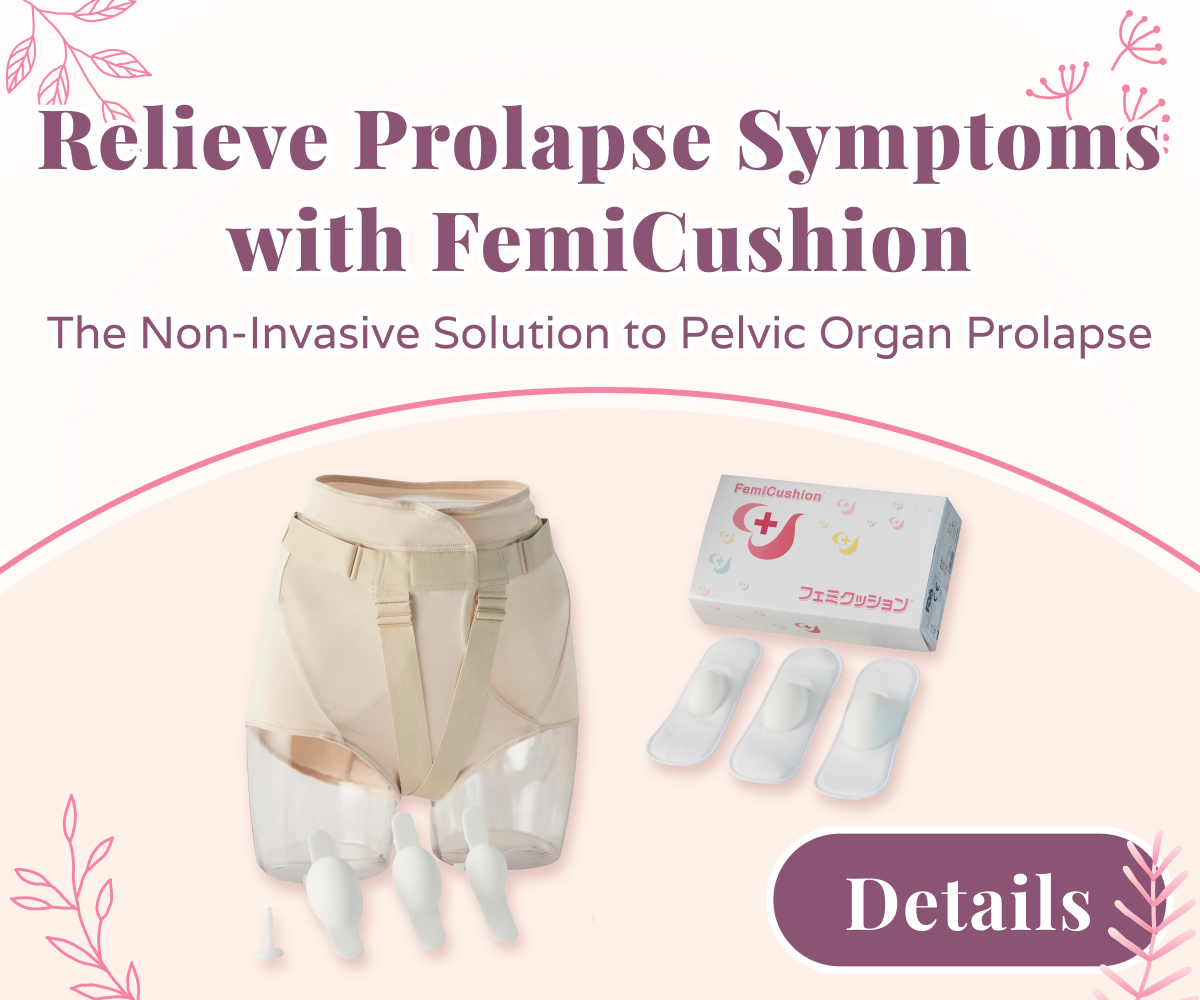
Bien qu'il n'y ait que quelques options efficaces pour les vêtements de soutien du prolapsus actuellement disponibles, il existe un intérêt croissant pour les dispositifs non chirurgicaux et non invasifs tels que FemiCushion qui peut être porté à l'extérieur du corps comme des vêtements. Le but de ces sous-vêtements est de donner au porteur le même soutien que l'utilisation d'un pessaire, mais sans les effets secondaires indésirables.
Il est important de noter que les organes prolapsus ne peuvent pas être supportés par une surface plane, de sorte que tout vêtement prétendant fonctionner efficacement doit être conçu pour repousser les organes du prolapsus dans le corps.
FemiCushion peut-il aider mon prolapsus post-hystérectomie?
Si vous souhaitez essayer un vêtement contre le prolapsus au lieu d'utiliser un pessaire ou de subir une chirurgie du prolapsus, FemiCushion est un dispositif innovant de prolapsus du Japon qui peut être porté discrètement comme des sous-vêtements. Non seulement il est non invasif et non chirurgical, mais les matériaux soigneusement choisis, les tailles personnalisables et la conception brevetée de FemiCushion en font un choix confortable pour toutes les femmes souffrant de prolapsus post-hystérectomie, y compris les personnes âgées et les personnes âgées.
Le prolapsus après une hystérectomie ne doit pas nuire à votre qualité de vie. Si vous hésitez à subir des chirurgies supplémentaires des organes pelviens ou si vous souhaitez minimiser confortablement les effets secondaires du prolapsus des organes pelviens, FemiCushion est votre chance de vivre chaque jour en toute simplicité.
En savoir plus sur la façon dont FemiCushion peut vous aider
Les références
- https://www.sciencedirect.com/science/article/pii/S0378512217307818
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2720564/
- https://www.healthlinkbc.ca/health-topics/tv1559
- https://www.mayoclinic.org/diseases-conditions/uterine-prolapse/symptoms-causes/syc-20353458
Clause de non-responsabilité: Les informations sur ce site ne sont pas destinées ou implicitement à se substituer à un avis médical professionnel, un diagnostic ou un traitement. Tout le contenu, y compris le texte, les graphiques, les images et les informations, contenu ou disponible via ce site Web est uniquement à des fins d'information générale.