Das Leben nach der Hysterektomie kann viele physische und emotionale Veränderungen mit sich bringen. Während häufige Nebenwirkungen der Hysterektomie bekannt sind, ist ein weniger bekanntes Problem eine Erkrankung, die als Beckenorganprolaps bezeichnet wird. Der Nachweis eines Prolaps als direkte Folge einer Hysterektomie ist nicht schlüssig, es wurden jedoch mehrere Studien durchgeführt, um den Zusammenhang zwischen beiden zu messen. In diesem Artikel behandeln wir:
- Erhöht eine Hysterektomie das Prolapsrisiko?
- Prolaps Symptome nach einer Hysterektomie
- Tipps zur Prolapsprävention
- Prolapsbehandlungen nach Hysterektomie
- Eine neue nicht-invasive Alternative zu aktuellen Behandlungsoptionen

Kann ich nach einer Hysterektomie einen Prolaps entwickeln?
Bei Frauen mit Uterusprolaps haben Hysterektomien als praktikable chirurgische Behandlung einen Platz in der Medizin gefunden. Obwohl dieses Verfahren die Lebensqualität erheblich verbessern kann, deuten einige Studien darauf hin, dass es auch das Risiko eines Prolaps nach Hysterektomie erhöhen kann.
Da bei einer Hysterektomie ein Teil oder der gesamte Uterus entfernt wird, können andere Beckenorgane, die sich auf den Uterus verlassen, um ihre Position im Körper zu sichern, an ihren Platz geraten. Während Blasenprolaps (Zystozele) der häufigste Prolaps ist, besteht bei Frauen, die an einem Prolaps nach Hysterektomie leiden, ein höheres Risiko für einen apikalen Prolaps, wie z. B. einen Vaginalgewölbeprolaps (bei dem die Vagina zu fallen beginnt). Der Grund dafür ist, dass die Vagina mit der Gebärmutter verbunden ist und nach dem Entfernen der Gebärmutter während der Operation die Spitze (Oberseite) der Vagina nicht mehr auf natürliche Weise im Körper haftet und daher wieder an gesunden Bändern befestigt werden muss, die nicht entfernt wurden während der Operation.
Abhängig von der Art der Hysterektomie führen chirurgische Schritte des operierenden Arztes zur Verhinderung eines zukünftigen Vaginalgewölbeprolaps möglicherweise nicht zu dauerhaften Ergebnissen. Es ist erwähnenswert, dass einige Ärzte behaupten, dass invasivere offene abdominale oder vaginale Hysterektomien zur Entfernung von Bändern führen können, die für die Sicherung der Vagina unerlässlich sind, während laparoskopische Hysterektomien diese unerwünschte Nebenwirkung nicht haben.
Darüber hinaus haben Forscher in verschiedenen Studien eine wahrscheinliche Korrelation zwischen Frauen mit Hysterektomie und einem Anstieg des Prolaps nach Hysterektomie um 3,2-5% festgestellt. [1,2]
Eine andere Reihe von Studien ergab Folgendes:
„Dies wird auch durch zwei Fallkontrollstudien gestützt, die gezeigt haben, dass eine frühere Beckenbodenoperation der größte Risikofaktor für die Entwicklung von PHVP [Vaginalgewölbeprolaps nach Hysterektomie] ist und das Risiko einer Prolapsreparatur bei einer vaginalen Hysterektomie 4,7-mal höher ist wegen Prolaps durchgeführt. “[1]
Welche Prolapsymptome treten nach einer Hysterektomie häufig auf?
Frauen mit Prolaps nach Hysterektomie werden wahrscheinlich mit einer Reihe von Symptomen konfrontiert sein, die die Lebensqualität erheblich beeinträchtigen können. Diese Symptome können in vier Gruppen unterteilt werden. [1,3]
Vaginale Symptome
- Das Gefühl der Steifheit oder etwas "Herunterfallen". Dieses gewölbte Gefühl kann auch das Stehen oder Gehen erschweren.
- Druck, der oft als unangenehme „Schwere“ in der Vagina beschrieben wird.
- Schmerzen im unteren Rückenbereich
- Äußere Vaginalblutungen, die durch den Kontakt des Organvorfalls mit Kleidung oder anderen Körperteilen verursacht werden
- Innere Vaginalblutung
Symptome der unteren Harnwege
- Erhöhte Häufigkeit und Dringlichkeit zum Urinieren zu jeder Tageszeit
- Harninkontinenz (unwillkürliches Wasserlassen)
Darmsymptome
- Stuhlgang kann nicht vollständig evakuiert werden
- Die Notwendigkeit, beim Stuhlgang zu digitalisieren (mit einem Finger zur Unterstützung)
- Erhöhte Dringlichkeit zum Stuhlgang
- Stuhlinkontinenz (unwillkürliche Verschmutzung)
Sexuelle Funktionsstörung
- Schmerzhafter Verkehr (Dyspareunie)
- Vaginale Nachlässigkeit (ein Gefühl der „Lockerheit“, begleitet von weniger Empfindung)
- Verlust des Selbstwertgefühls
Kann ich einen Prolaps nach einer Hysterektomie verhindern?
Es gibt viele tägliche Änderungen des Lebensstils und Übungen, die verwendet werden können, um einen Prolaps nach Hysterektomie zu verhindern, zu verzögern oder zu behandeln. [4]
Machen Sie Kegel-Übungen (Beckenbodenübungen) zur Gewohnheit
Kegel-Übungen stärken Ihre Beckenbodenmuskulatur. Während sie ursprünglich zur Vorbeugung von Harninkontinenz entwickelt wurden, können diese Übungen auch beim Vorfall von Beckenorganen helfen, indem sie verhindern, dass die Organe absteigen.
Verstopfung verwalten
Unter den vielen Nebenwirkungen von Verstopfung kann dieser Zustand auch dazu führen, dass Sie zu viel Druck auf den Beckenboden ausüben. Mit angemessenen Ernährungsumstellungen, angemessener Flüssigkeitszufuhr und Medikamenten ist es möglich, Verstopfung so zu behandeln, dass sie nicht außer Kontrolle gerät.
Vermeiden Sie das Heben schwerer Gegenstände und bestimmter Übungen
Alle Aktivitäten, die Ihren Beckenboden belasten, erhöhen auch die Wahrscheinlichkeit, nach einer Hysterektomie einen Beckenorganprolaps zu entwickeln. Das Heben schwerer Gegenstände sollte nicht nur vermieden werden, sondern alle Übungen zur Stärkung Ihrer Kernmuskulatur wie Sit-Ups, Crunches, Beinheben und Plankenübungen sollten mit Vorsicht durchgeführt werden.
Adresse chronischer Husten
Chronischer Husten kann dazu führen, dass sich die Beckenbodenmuskulatur unwillkürlich zusammenzieht, was Ihren Prolaps verschlimmern kann, wenn der Husten über einen bestimmten Zeitraum anhält. Dieser Zustand ist wahrscheinlich ein Symptom für ein größeres medizinisches Problem wie Rauchen, Infektion, Asthma mit Hustenvariante oder sogar eine Nebenwirkung von Medikamenten. Wenden Sie sich am besten an Ihren Arzt, um chronischen Husten zu diagnostizieren und zu behandeln, insbesondere wenn Sie das Risiko haben, einen Beckenorganprolaps zu entwickeln.
Wie kann ich Prolaps nach einer Hysterektomie behandeln?
Wenn Sie feststellen, dass sich Ihr Prolaps nach Hysterektomie trotz Änderungen des Lebensstils zunehmend verschlechtert, sollten Sie Ihren Arzt über geeignete Behandlungsoptionen konsultieren.
Für Frauen, die vor einer Hysterektomie an einem Prolaps litten, sind diese Behandlungsoptionen wahrscheinlich bereits bekannt. Für diejenigen, deren erstes Auftreten eines Prolaps nach einer Hysterektomie auftritt, sind hier die drei häufigsten Optionen aufgeführt.
Prolaps-Chirurgie
Aufgrund der Auswirkungen einer Hysterektomie auf den Körper kann eine korrigierende Prolapsoperation keine Garantie für zukünftige Wiederholungen bieten. Nachdem dies verstanden wurde, umfassen einige chirurgische Optionen:
- Die schwache Vaginalwand vernähen
- Verstärkung der schwachen Vaginalwand mit blattartigem Netz
- Verstärken Sie die schwache Vaginalwand mit Ihrer eigenen Haut
- Nähen Sie die Vorder- und Rückwände der Vagina zusammen, um ein Absinken der Organe zu verhindern
Pessare für Prolaps
Ein Pessar ist ein Medizinprodukt, das Frauen häufig verschrieben wird und in die Vagina eingeführt wird, um die Beckenorgane an Ort und Stelle zu halten. Pessare sind im Vergleich zu chirurgischen Behandlungen eine relativ einfache Lösung. Da sich das Gerät jedoch im Körper befindet, kann es zu Infektionen, Ausfluss, unangenehmem Geruch und anderen Nebenwirkungen kommen.
Prolapse Support Kleidungsstücke
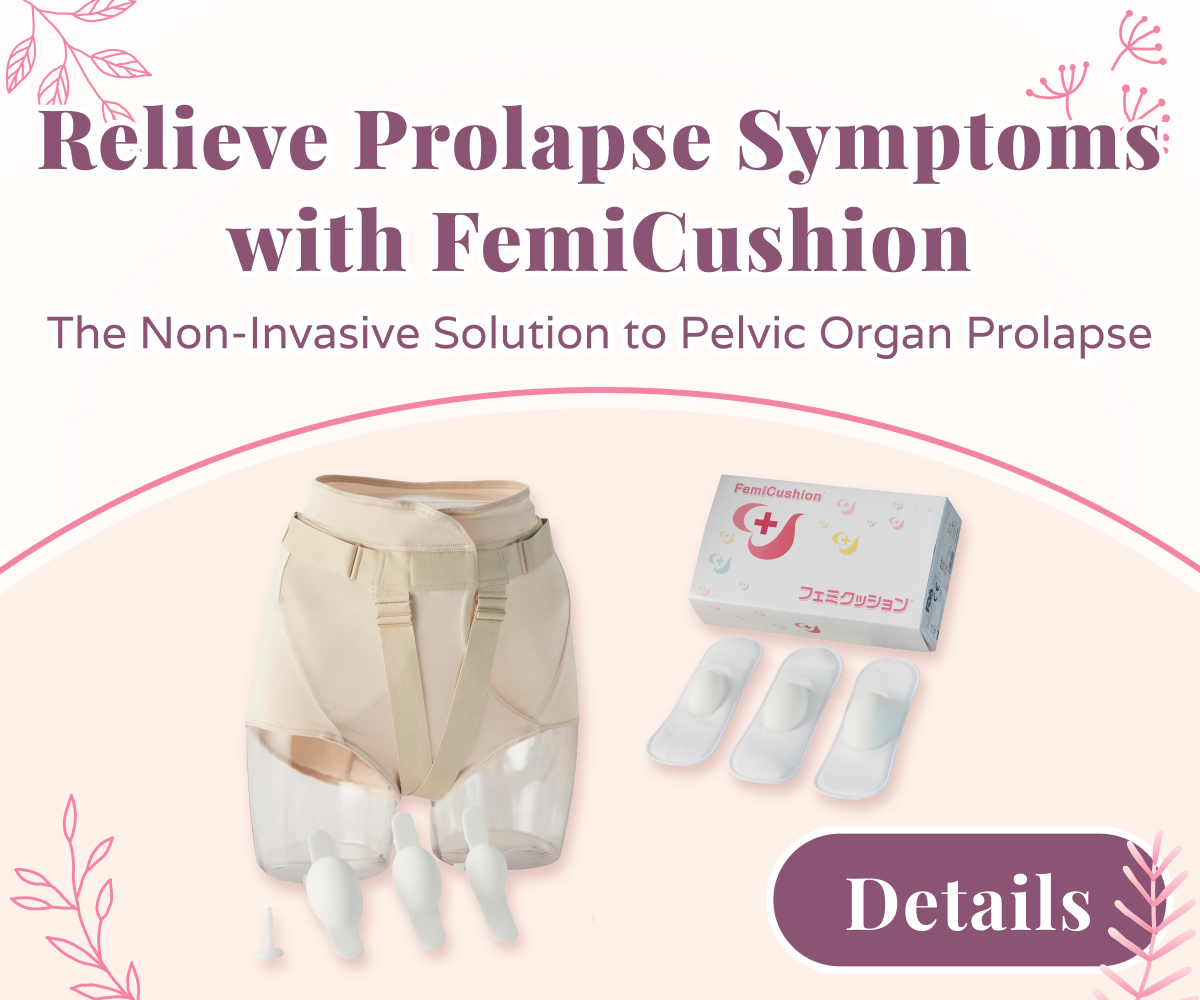
Während es derzeit nur wenige wirksame Optionen für Kleidungsstücke zur Unterstützung von Prolaps gibt, besteht ein wachsendes Interesse an nicht-chirurgischen, nicht-invasiven Geräten wie FemiCushion das kann außerhalb des Körpers wie Kleidung getragen werden. Der Zweck dieser Unterwäsche ist es, dem Träger die gleiche Unterstützung zu geben wie bei der Verwendung eines Pessars, jedoch ohne die unerwünschten Nebenwirkungen.
Es ist wichtig zu beachten, dass vorgefallene Organe nicht durch eine flache Oberfläche gestützt werden können. Daher muss jedes Kleidungsstück, das behauptet, effektiv zu arbeiten, so gestaltet sein, dass es die vorgefallenen Organe zurück in den Körper drückt.
Kann FemiCushion meinem Prolaps nach Hysterektomie helfen?
Wenn Sie ein Prolaps-Kleidungsstück anstelle eines Pessars oder einer Prolaps-Operation ausprobieren möchten, ist FemiCushion ein innovatives Prolaps-Gerät aus Japan, das diskret wie Unterwäsche getragen werden kann. Es ist nicht nur nicht invasiv und nicht chirurgisch, sondern die sorgfältig ausgewählten Materialien, anpassbaren Größen und das patentierte Design von FemiCushion machen es zu einer bequemen Wahl für Frauen, die an einem Prolaps nach Hysterektomie leiden, einschließlich Senioren und ältere Menschen.
Ein Prolaps nach einer Hysterektomie muss Ihre Lebensqualität nicht negativ beeinflussen. Wenn Sie zögern, zusätzliche Operationen an Beckenorganen durchzuführen, oder die Nebenwirkungen eines Beckenorganprolaps bequem minimieren möchten, ist FemiCushion Ihre Chance, jeden Tag mit Leichtigkeit zu leben.
Erfahren Sie mehr darüber, wie FemiCushion Ihnen helfen kann
Verweise
- https://www.sciencedirect.com/science/article/pii/S0378512217307818
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2720564/
- https://www.healthlinkbc.ca/health-topics/tv1559
- https://www.mayoclinic.org/diseases-conditions/uterine-prolapse/symptoms-causes/syc-20353458
Haftungsausschluss: Die Informationen auf dieser Website sind nicht als Ersatz für professionelle medizinische Beratung, Diagnose oder Behandlung gedacht oder impliziert. Alle Inhalte, einschließlich Text, Grafiken, Bilder und Informationen, die auf dieser Website enthalten sind oder über diese Website verfügbar sind, dienen ausschließlich allgemeinen Informationszwecken.